Деликатные проблемы урологии

Пятый Полесский урологический форум прошел на базе ГомГМУ. Ведущие белорусские специалисты обсудили актуальные вопросы в области онко- и нейроурологии, урогинекологии, детской урологии и др. В работе форума также участвовали эксперты из России, Грузии, Молдовы, Польши. В рамках секции «Мочекаменная болезнь. Воспаления в урологии» профессор 2-й кафедры хирургических болезней ГрГМУ, доктор мед. наук Александр Нечипоренко представил доклад «Острый гнойный пиелонефрит: взгляд с позиций современных возможностей диагностики».
Пиелонефрит: когда на КТ?
Александр Нечипоренко, профессор 2-й кафедры хирургических болезней ГрГМУ, доктор мед. наук
Острый гнойный пиелонефрит по-прежнему является актуальной проблемой в современной урологии как в силу высокой частоты этой формы заболевания, так и по причине тяжести состояния и трудности его лечения. При данной патологии прогнозы насчет полного выздоровления всегда сомнительны.
Документальное подтверждение таких форм острого гнойного пиелонефрита, как карбункул и абсцесс почки, в процессе обследования может быть осуществлено только методами медицинской визуализации.
Специалисты Гродненской университетской клиники выполнили исследование (с 2014 по 2019 год) с целью показать роль современных методов визуализации (УЗИ и КТ) в диагностике гнойно-деструктивных форм острого пиелонефрита, таких как карбункул и абсцесс почки.
— Нами проведен анализ результатов обследований 84 пациентов (из них 22 — мужчины) с острым гнойным пиелонефритом — клинико-лабораторных, УЗИ, КТ с контрастным усилением, — уточняет Александр Нечипоренко. — Все пациенты оперированы. Гнойная форма острого пиелонефрита во всех случаях подтверждена во время хирургического вмешательства при ревизии почки. Гнойное воспаление в паренхиме почки подтверждено гистологическими исследованиями. В 67 случаях выполнена органосохраняющая операция, в 17 — нефрэктомия.
С типичными клиническими признаками острого пиелонефрита в урологическое отделение Гродненской университетской клиники поступили 62 пациента. Продолжительность заболевания до поступления составляла 5 – 19 суток.
У 22 пациентов клинические проявления были выражены незначительно в силу проведенного интенсивного лечения в других медучреждениях. На протяжении 6–11 суток им оказывалась антибактериальная и дезинтоксикационная терапия. При поступлении эти 22 пациента отмечали, что их состояние в результате проведенного лечения в других медучреждениях несколько улучшилось, но сохранялись слабость, боли в поясничной области и субфебрильная температура.
При поступлении в отделение у всех 84 пациентов лабораторно отмечались изменения в крови — лейкоцитоз, сдвиг лейкоцитарной формулы влево, в анализах мочи — лейкоцитурия. При объективном исследовании отмечена болезненность при пальпации в соответствующем подреберье у 43 пациентов, положительный симптом Пастернацкого — у 65. У 7 человек пальпировалась увеличенная болезненная почка. Общее состояние 12 пациентов было расценено как тяжелое с нестабильной гемодинамикой, 37 — средней тяжести, 35 — удовлетворительное.
С целью уточнения состояния паренхимы почки и выявления очагов гнойной деструкции всем 84 пациентам проведено УЗИ. При ультрасонографии у 55 пациентов отмечено утолщение паренхимы почки до 22–29 мм, у 47 из них выявлены гипо- или гиперэхогенные очаги в паренхиме почки диаметром 15–29 мм и у 2 диагностирован гипоэхогенный очаг в паранефральном пространстве. Кроме того, у 44 пациентов отмечено расширение чашечно-лоханочной системы (гидронефроз 2-й степени) и у 11 — гидронефроз 3-й степени.
— Выявленные очаги в паренхиме почки методом ультрасонографии позволили у 47 пациентов однозначно диагностировать карбункул или абсцесс почки и у 2 — паранефрит, — отмечает Александр Николаевич.
Всем 84 пациентам выполнена КТ в режимах нативного исследования и с контрастным усилением. Сканирование проводилось в аксиальной плоскости с последующими мультипланарными и 3D-реконструкциями. Визуализация паренхимы почки (корковый и мозговой слои) в разных фазах прохождения контрастного вещества позволила оценить состояние паренхимы и выявить гиповаскулярные очаги как признак формирующихся или сформировавшихся гнойников.
У всех пациентов выявлены гипо- или аваскулярные очаги в паренхиме почки, что позволило по результатам КТ диагностировать острый гнойный пиелонефрит в виде карбункулов или абсцессов почки. Кроме того, гидронефроз 2-й степени диагностирован у 49 пациентов, у 13 — гидронефроз 3-й степени с атрофией паренхимы (толщина паренхимы 4–7 мм).
Диагноз «острый гнойный пиелонефрит» выставлен всем 84 пациентам, и они были оперированы. Во всех случаях диагноз во время хирургического вмешательства был подтвержден. Карбункулы диагностированы у 58 пациентов, абсцессы — у 10, карбункулы и абсцессы — у 16.
— Таким образом, можно констатировать преимущества КТ с контрастным усилением в диагностике гнойно-деструктивных форм острого пиелонефрита, — резюмирует Александр Нечипоренко. — Диагностическая чувствительность КТ при карбункулах и абсцессах почки составила 100 % в сравнении с диагностической чувствительностью УЗИ — 55,9 %.
В случае обоснованного подозрения на развитие острого гнойного пиелонефрита (гектическая температура тела с ознобом более 3 суток, значимые клинико-лабораторные проявления и вероятные признаки гнойного процесса в почке по результатам УЗИ (очаговое или диффузное утолщение паренхимы более 20 мм, неоднородная эхогенность паренхимы, ограничение подвижности почки, гидронефроз с гипер-эхогенным содержимым в лоханке)) необходимо выполнение КТ с контрастным усилением.
Хронический рецидивирующий цистит: эффективная диагностика
Ассистент кафедры урологии ГомГМУ Максим Лемтюгов рассказал об особенностях морфологической верификации хронического рецидивирующего цистита (ХРЦ) (доклад подготовлен в соавторстве с заведующей кафедрой урологии ГомГМУ, доктором мед. наук Наталией Симченко, интерпретация биопсий проводилась при консультации ассистента кафедры патологической анатомии ГомГМУ Дмитрия Зиновкина).

Максим Лемтюгов, ассистент кафедры урологи ГомГМУ
Согласно данным российских коллег, в течение жизни острый цистит переносят 20–25 % женщин, у каждой третьей в течение года возникает рецидив, а у 10 % заболевание переходит в хроническую рецидивирующую форму.
До 60 % обращений к урологу связано с острым и хроническим рецидивирующим циститом.
Трудности лечения ХРЦ обусловлены:
несовершенством диагностики патогенетических факторов расстройств мочеиспускания;
различными факторами вирулентности уропатогенных микроорганизмов;
состоянием локальной резистентности слизистой оболочки мочевого пузыря и их взаимодействием;
использованием пациентками фитотерапии, антибактериальной и противовоспалительной терапии, не индуцированной специалистом.
Ведущую роль в патогенезе хронического цистита, как и других хронических воспалительных заболеваний, играют нарушение микроциркуляции, гипоксия тканей и транзиторная дисфункция иммунной системы. Специфической предпосылкой хронического воспалительного процесса является невозможность завершения острого воспаления регенерацией, протекающей на фоне нарушенного тканевого гомеостаза, обратил внимание специалист.
С 2018 года Максим Лемтюгов под руководством Наталии Симченко провел исследование, в котором приняли участие 69 женщин в возрасте от 21 года до 62 лет (медиана — 32,4).
— Целью исследования явилось отслеживание морфологических изменений стенки мочевого пузыря у пациенток с хроническим рецидивирующим циститом, — отмечает Максим Лемтюгов.
Критерии включения в исследование:
1.Установленный диагноз ХРЦ — наличие лабораторно подтвержденных рецидивов 2 и более раз за 6 месяцев или 3 и более за год, гистологическое подтверждение.
2.Отсутствие клинико-лабораторного обострения хронических заболеваний на момент исследования.
Исследование предполагало заполнение опросника VAS, дневника мочеиспусканий, а также общий анализ мочи, посев мочи, УЗИ почек и мочевого пузыря, цистоскопию с биопсией мочевого пузыря, исследование иммунного статуса 1-го уровня, исследование состояния проантиоксидантного баланса (проведено у 35 пациенток).
Боль над лоном, чаще связанную с мочеиспусканием, испытывали 75,5 % пациенток, рези по ходу уретры — 68,3 %, частые позывы на мочеиспускание — 59,1 %, никтурию — 16,2 %, повелительные позывы, недержание мочи — 8,1 %. У всех пациенток отмечено сочетание симптомов.
Согласно опроснику VAS, средний показатель боли составил 60,5 % (55,3–74,1 %).
Посев мочи
Посев мочи оказался положительным у 22 пациенток. Наиболее часто возбудителем являлась Escherichia coli — 61,1 % посевов. Чувствительность Escherichia coli к левофлоксацину составила 90,1 %, фосфомицину — 90,1 %, амикацину — 100 %, цефотаксиму — 100 %, цефподоксиму — 100 %, цефуроксиму — 90,1 %, нитрофурантоину — 90,1 %, ко-тримоксазолу — 90,1 %.
Результаты УЗИ
Объемных образований мочевого пузыря не выявлено. У одной пациентки имелся повышенный объем остаточной мочи (70 мл), что затем при цистоскопии не подтвердилось.
Гинекологический анамнез
У 5 пациенток — экстирпация матки с придатками.
15 женщин находились в постменопаузе.
У 8 пациенток отмечена вагинизация уретры.
У 7 пациенток имел место хронический сальпингоофрит, у 5 — кольпит.
У 3 выявлен ВПЧ (методом ПЦР), у 4 — Ureaplasma urealyticum.
54 женщины репродуктивного возраста.
Урофлоуметрия
Qmax в среднем составила 20,1±7,2 мл/сек, объем мочевого пузыря — 275,1±146,5 мл.
У 8 пациенток отмечено увеличение Qmax ≥ 35 мл/сек, у 6 — снижение ≤ 15 мл/сек.
Лечение
антибактериальная терапия (цефалоспорины согласно рекомендациям EAU либо исходя из данных посева);
инстилляции мочевого пузыря (восстановление ГАГ-слоя);
физиотерапия;
анальгетики/НПВС;
иммуностимулирующая терапия при дисбалансе Т/В-клеточного иммунитета;
коррекция нарушений про-антиоксидантного баланса.
Выводы
Стандартным методом для выбора рациональной этиотропной терапии пациенток с ХРЦ является посев мочи на микрофлору и чувствительность к антибиотикам. Однако результаты посева могут быть недостоверными или отрицательными.
Основным методом для верификации диагноза ХРЦ является цистоскопия с биопсией измененных участков слизистой.
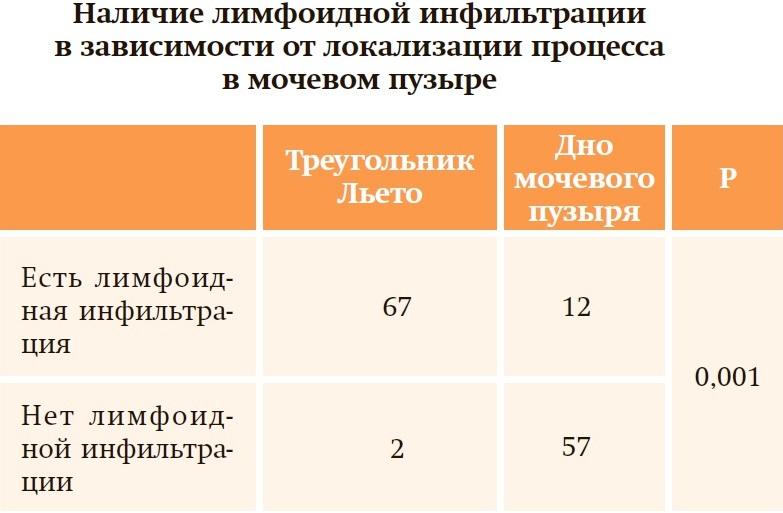
Морфологическим критерием диагноза ХРЦ является гистологическое исследование, подтверждающее наличие в эпителии и строме мочевого пузыря воспалительных инфильтратов в виде лимфоидных скоплений.
Объективными гистологическими признаками хронического цистита являются акантотические тяжи, гнезда фон Брунна, плоскоклеточная метаплазия и роговая жемчужина, появляющаяся на поздних стадиях процесса.
Для объективизации диагноза ХРЦ необходимо сочетание вышеперечисленных морфологических критериев или наличие хотя бы одного из них в сочетании с лимфоидной инфильтрацией.
Источник: medvestnik.by


